信州大学医学部附属病院
「師長研修にマネジメント・コンパスを取り入れて」
発表者:三橋 眞紀子副看護部長
信州大学医学部附属病院では、病棟の「居ながら改修」による管理者の負担増加への解決策としてMCを導入しました。2年間の試行錯誤の結果、副部長と師長の対話の時間が増えて相互理解が進みましたが、師長たちの「目標管理とMCに両方取り組まされている」という負担感は拭えず、成功体験を積ませることができませんでした。まずはPDPを浸透させ、「学習する組織」になるためのレディネスを整えてからMCを導入するという段階を踏むことが大切だとわかりました。
PDFでもお読みいただくことができます。PDFはこちら。
マネジメント・コンパス導入以前の状況
看護管理者の育成状況
マネジメント・コンパスを導入する以前の、看護管理者の育成状況については、毎年、師長・副師長の昇任試験の応募者が定員に満たない、という状況でした。
また、2021年度よりマネージメントラダーを導入しました。師長・副師長ともに、レベル1~3の3段階を設定しているのですが、レベル3達成者は今のところまだ出ていません。
管理手法としては目標管理を導入していますが、師長たちが達成感を得られていないように感じていました。ある師長からは、「管理していてもワクワクしない」という言葉も聞いています。
当院の直面する課題~病棟改修工事~
当院の直面している課題としては、病棟改修工事があります。新築建て替え工事ではなく、「居ながら改修」と呼ばれるもので、2~3つの病棟を閉鎖して工事し、工事が終了した病棟に移転する、といったことを2025年6月まで繰り返していく工事です。その都度病床数の変更・スタッフの異動・診療科の再編などが行われることになり、通常業務以外にこうした病棟移転関連の業務がプラスされるため、管理者の負担が非常に増えることが予想されました。
このような状況でのマネジメントを経験した管理者がいないため、何が起こるのか、何をすればよいのか誰も予測がつかず、不安が募るような状況でした。
看護師長のマネジメントをサポートするツールとして導入を決意
このような状況を、従来の管理スタイルだけでは乗り越えるのは難しい、と感じていました。管理室では、現場の師長を何かサポートできないかと思い、平林先生にご相談させていただきました。
平林先生からは、「何かあったらサポートしてもらえる」という安心感を持ってもらうことが必要だ、というアドバイスをいただきました。また、マネジメント・コンパスは、取り組むことを絞り込み、やることを減らすことができる手段との説明を受けました。
そこで、師長のマネジメントをサポートするためのツールとして、マネジメント・コンパスを研修に導入することとしました。管理室としては、師長のサポートと考えていましたが、研修として取り組むことにしたため、師長からは「現場は大変なのに、なぜ新しいことをやらないといけないのか。負担が増えるだけではないか」というような声が上がりました。
導入に否定的な意見もありましたが、PDPを個人的に学び、部署で取り入れている師長から「コンパクトに問題解決に取り組める」という体験談もあり、師長研修として取り組むことにしました。
マネジメント・コンパスの導入の流れ
当院のマネジメント・コンパスの導入の流れは以下の通りです。
(図1)マネジメント・コンパスの導入の流れ

2021年度はいくつかの部署の事例を提示し、師長とラインの副部長が講師からファシリテートを受け、課題の明確化について学びました。
2022年度は、全部署の師長が、講師と対話しながら、部署の課題の明確化に取り組みました。2022年度は、その後の管理の展開は、部長・副部長と師長が対話をしながら進めていきました。
MCチャート導入後の反応
2021年度の、MCチャートを導入したことについての師長・副部長の反応は以下のようなものでした。
看護師長の反応
●目標管理とMCチャートの関係は?
●目標管理と両方やらなくてはならないの?
●両方やるのは大変
●シートの書き方がこれでいいのかわからない
●PDPを学んでいないのでよくわからない
看護師長の反応
●「対話」というけれど、どのように進めれば良いのかわからない
●正解を求められても、私たちもわからない
この時点では、目標管理とマネジメント・コンパスを両立することに対する負担感が強く、なかなかロードマップの作成やアクションプランの立案まで進みませんでした。また、「MCチャートの記載内容がこれでいいのか分からない」「誰かに見てもらいたい・指導してほしい」という要望も多くありました。一方、副部長も対話の進め方に迷いがあり、またチャートの書き方について自分たちも正解が分かっているわけではなかったため、なかなか適切なアドバイスができませんでした。
そこで2022年度は、全師長が講師と個別に面談を行うことにしました。これによりMCチャートの展開の仕方への理解が進み、課題も明確化されました。また、副部長と師長の間の対話も進むようになりました。
ただ、副部長と対話が深まるまでに至らなかった、理解できるところまではいかなかった、という声もありました。
目標管理シートとの両立と、MCチャートの記載そのものに対する負担感は、この時点でもずっと継続していました。
個別面談後の反応
●問題の明確化や細分化ができた
●対話の中で、切り口の違う課題が見つかった
●講師からの質問と詳細に確認されることで問題を明確にすることができた
●講師とのやり取りで自分自身の表現が具体的になっていないことがわかった。曖昧な表現では伝えようとしていることが何なのかもわからないということが明らかになった。
●目標管理の流れを話して、承認をもらえた
●ガイドする人がいないと厳しい
●看護部の目標とリンクしてないことが悩み
副部長との対話後の感想
●課題が多く迷った時に副部長と対話することで優先順位を整理できた
●自部署が目指すあるべき姿を、話を聞いてもらうことで整理できた
●時間をかけて丁寧に指導していただき、ゆっくりと対話できた
●対話をする時間を作ったが、理解が深まるまでの対話ができなかった
●部署に「こうしてほしい」と言うことを遠慮されているのでは、とも思う
●指導を受ける、対話をすることを定期的にできていない
2年間の取り組みを終えての変化
2021年度から2年間マネジメント・コンパスを学んだことで、師長からは「副部長との対話が増えた」という反応がありました。またスタッフとの関係では、課題の共有がしやすくなったという声が聞かれています。
副部長からは、「師長の考えていることが理解しやすくなった」との意見がありました。そして、今までは看護部の目標を提示するだけでしたが、目標を挙げた背景や理由について、師長に対して言語化してきちんと説明するようになった、という変化もありました。
MCチャートの構成が、外発と自発に分けられていることで、これは誰が抱いている思いなのかということが明確になり、副部長たちは師長さんの話をよく聞けるようになり、師長も自分たちの部署が何をすべきなのか明確に捉えられるようになったような気がします。
しかし、看護管理室としては、師長たちのファシリテーションを自信を持って行えるところまではいきませんでした。
看護師長
●副部長と話すことが増えた
●問題解決のプロセスが可視化され、スタッフと共有しやすくなった
●考えを整理することができた
●細分化し、行動につなげるのには課題が残った
看護管理室(副部長)
●対話することにより、各師長と思考のプロセスが理解できた
●ライン担当部署の師長と課題を共有したことにより、共通の会話が増えた
●現状できていることは課題に挙げなくてよいことが浸透した
●「外発・目標」を言語化することを意識するようになった
●講師との個別面談後は、あまり関わることができなかった
●各病棟で取り組む内容が把握しきれなかった
●ファシリテーションをすることが難しかった
マネジメント・コンパス導入に関する反省点
「やらされ感」を感じさせてしまった
今回、師長たちのマネジメントのサポートツールとしてマネジメント・コンパスを導入しましたが、残念ながら師長の不安感や負担感を軽減するところには至りませんでした。むしろ忙しさを増長させてしまったのかもしれません。一番は、MCチャートを作成する時間の確保が難しい、という意見が多かったように思います。
導入した結果、対話の促進はある程度できたのですが、目標を達成したり、課題を解決して達成感を得るところまでは到達できませんでした。MCチャートというフレームワークの使い方にとらわれてしまい、チャートを埋めなければならないという「やらされ感」が生じて、その先が進まなかったように思います。
そもそもの反省点として、このメソッドの基盤にある、「対話を重ね協働していくための心理的安全性を高める」ということが、十分にできなかったように思います。
また、正解を求める師長さんに対して、画一的な正解はないこと、間違ってもよいことを管理室が伝えて、安心感を持ってもらうということができなかったことも、導入がうまくいかなかった要因の一つだと思います。
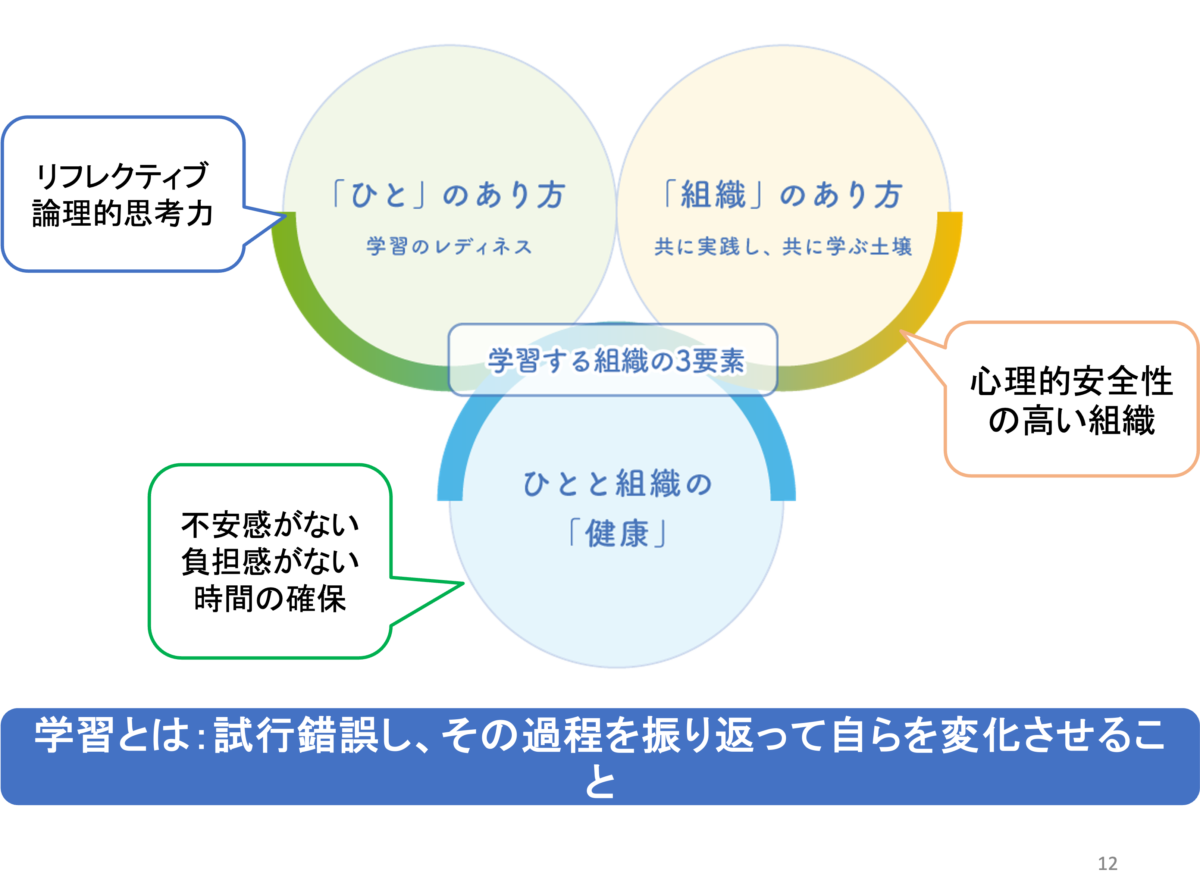
(図2)学習の3要素
(図3)学習する組織への道筋

「学習する組織」になるための要素を揃えられなかった
マネジメント・コンパス研修は、看護管理者が相互に学び合い、支援しながら成長し、組織の課題を改善し続ける「学習する組織」に転換していくことを狙いとして始めました。
では、「学習する組織」になるために、何が必要だったのでしょうか?
人や組織が学習するために重要なことは、平林先生の言葉を借りれば、以下のようになります。
学習のために重要なこと
●人が心身ともに健康であること
●困難・障害・失敗を共有できること
●試行錯誤や振り返りのために対応できること
そして学習する組織になるための要素として、先ほどの「学習の3要素」の図の通り、「ひと」の学習のレディネスが整っていること、「組織」のあり方として共に実践し学ぶという土壌が形成されていること、「ひと」と「組織」が健康であること、などが必要です。
私たち管理室では、なかなかこれらの三つの要素を整えていくことができなかったのかな、と思っています。
具体的には、MCの最も重要な要素といわれる問題解決能力や、それを支える「論理的思考力」「リフレクティブであること」「対話的であること」がベースとして定着していなかったのかな、と思っています。
組織のあり方としても、やはり心理的安全性の確保ができませんでした。
また、「人と組織の健康」という点では、負担感や不安がない状態や、時間的余裕を作るということもできていませんでした。病棟改修のこの時期にMCチャートを導入して目標管理を始めるのではなく、まずは問題解決から入るべきだったのではないかと考えているところです。
まとめ~マネジメント・コンパス導入の際は、まずPDPから始める~
当院では、いきなりマネジメント・コンパスを研修として導入したことにより、師長たちはツールの正しい使い方、課題の挙げ方などの正解を求めることに注視してしまいがちでした。「学習する組織への道筋」という図の順番通り、まずPDPから研修を始めれば、困りごとをシンプルに表現し、他者を巻き込んで問題解決し、達成感を得る、というプロセスを体験しやすかったと感じました。自分が困っていることを認め、他者の力を借りることを体験していると、MCチャートの作成からロードマップ策定までも進みやすかったと思います。
当院では現在、副師長研修と、キャリアラダーレベル4のマネジメント研修にPDPを取り入れています。この研修の参加者は、シンプルに身近な課題を取り上げ、周囲を巻き込んで問題を解決しており、気楽にやれているという印象を受けました。
今後マネジメント・コンパスを組織へ導入しようと考えている施設の方は、「学習する組織への道筋」に沿って、段階を追って学習されることをお勧めします。
管理実践報告のPDFは、発表内容一覧よりダウンロードできます。

メルマガもしくは公式LINEを登録しておくと実践報告の新着記事がアップされるたびにお知らせされます。ぜひこの機会にご登録を!